五月不减肥,六月徒伤悲,但是过度减肥可能会引发可怕的后遗症

五月不减肥,六月徒伤悲,但是过度减肥可能会引发可怕的后遗症!俗话说“五月不减肥,六月徒伤悲”。在这个“以瘦为美”的社会中,减肥一直是很热门的话题,很多人,特别是年轻女孩子,为了追求“完美身材”,纷纷使用节食、锻炼、催吐等各种手段控制体重,但是不恰当的节食方式不仅影响营养状况,更可能进一步发展为致命的精神障碍——神经性厌食症。
据估计,美国成年人和青少年(13-18岁)神经性厌食症的终生患病率分别为0.6%和0.3%,且在女性中更多见,女性的终生患病率是男性的3倍,发病的两个高峰为13-14岁和17-20岁。目前我国还缺乏全国范围内关于神经性厌食症的流行病学调查,但根据局部地区的数据,我国厌食症的发病率有逐年上升的趋势,因此要引起足够重视。
👉什么是神经性厌食症👈
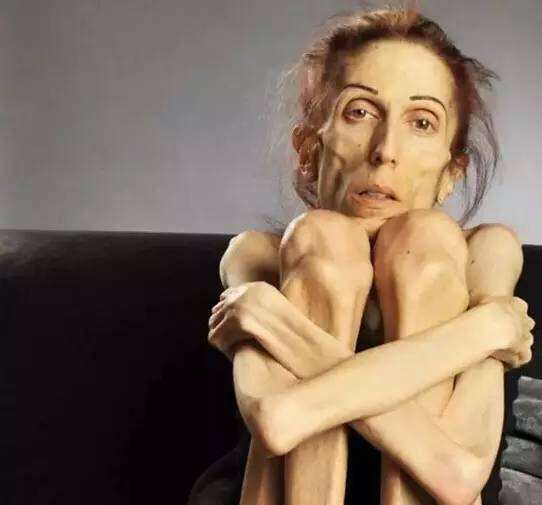
神经性厌食症属于进食障碍类的精神疾病,患者常因害怕发胖拒绝正常进食,通过禁食、催吐、服用泻药、过度锻炼等追求体重的减轻,导致体重明显低于正常水平(BMI<18.5kg/m2)和严重的营养不良。
神经性厌食症患者在疾病之初并非真正厌食,其食欲一直存在,只是过分追求“骨感美”,对肥胖有强烈的恐惧心理,甚至忽略生理上对食物的正常需求,否认饥饿感,后来逐步发展为对苗条身材的一种强迫性关注,严格限制热量摄入。
根据美国精神病学会的精神障碍诊断与统计手册第五版(DSM-5),神经性厌食症的诊断需要符合下述每项标准:
1、在考虑到患者年龄、性别、发育轨迹和身体健康的背景下,限制能量摄入导致了低体重(BMI<18.5kg/m2);
2、患者尽管体重低下,但仍强烈恐惧体重增加或变胖,或者存在阻止体重增加的持续行为;
3、对体重和体型的认知扭曲,体重和体型对自我价值感产生不当影响,或者否认自身低体重的医学严重性。

👉神经性厌食症的临床表现👈
患者因长期处于能量摄入不足的状态,多表现为营养不良,出现头发稀少、脱发、皮肤干燥,指甲脆易折断,心率减慢,低血压,疲乏无力、畏寒、便秘、恶心、呕吐、女孩停经或闭经等症状。蛋白质摄入不足导致全身水肿;进食减少也会出现低血糖反应。
神经性厌食症患者存在对自身体型认知的歪曲,过度关注自己的体型和体重,且对自身躯体感知也出现异常,感觉不到饥饿感、疲劳感,否认自己的病情,拒绝求医治疗。患者多同时伴有情绪不稳定、抑郁、易激惹、强迫症等其他症状。
患者在发病之前可能有一定的性格特征,如完美主义、敏感多虑、刻板固执、内向拘谨、自尊心强等;临床资料也证实,日常生活中一些不良事件也可能与神经性厌食症有关,如人际关系紧张,学习、生活遭受挫折,压力过大,新环境适应不良,家庭成员不和睦,重要伴侣发生意外、重病或死亡等。

👉神经性厌食症的自我筛查👈
目前最简便的筛查工具是SCOFF量表,主要由5个条目组成:
1、你会因为有不舒服的饱胀感而去呕吐吗?
2、你会担心你对进食量失去控制吗?
3、在最近3个月内,你的体重减轻有超过6公斤吗?
4、当别人说你太瘦的时候,你会仍然坚信自己胖吗?
5、食物掌控着你的生活,你会这样说吗?
如果有2道或以上题目的回答为“是”,表明有患神经性厌食症的风险。
👉神经性厌食症的预防和治疗👈
1、家庭干预
神经性厌食症重在预防,特别是青春期的孩子,家长要引导孩子养成正确的审美观,一旦发现孩子有节食行为,要及时和孩子沟通,让孩子意识到盲目节食的危害,如果是由于家庭突变、人际关系紧张、新环境适应不良等,则要及时疏导,必要时寻求心理医生的帮助。在日常与神经性厌食症患者的相处中,要避免一味地说教、强迫进食,而要营造出宽松的家庭氛围,与患者共同制定健康的食谱,尊重他们的选择。
2、营养支持
当神经性厌食症已经出现时,一定要及时就医。当体重快速下降,或体重降低至理想体重的75%以上,一定要考虑住院,快速恢复体重,维持生命。出院后也可在营养师的指导下,制订合理、均衡的营养方案,循序渐进地诱导患者进食。
3、认知行为疗法
要纠正患者对食物的歪曲认识,改变其对自身体型、对健康的错误认识,逐渐培养患者的自信心和自立感。
4、药物治疗
如果通过家庭干预、认知行为纠正都无法解决问题,则应该遵医嘱使用药物治疗。氟西汀可以通过抑制患者的厌食冲动,起到一定疗效;第二代抗精神病药物可能有助于增加体重,同时缓解患者的焦虑情绪。

神经性厌食症并不是一个游戏或玩笑,而是一种会摧毁生活的致死性疾病,其死亡率已经超过抑郁症、精神分裂症,成为死亡率最高的精神障碍疾病,但是在“以瘦为美”的现代社会中,节食族、催吐族比比皆是。控制了体重,并不意味着控制了人生,健康才是美丽!
相关推荐:






